Jameel Ahmed, MD và George J. Philippides, MD
Người dịch: BS Nguyễn Thị Kim Trân
1.Catheter Swan–Ganz là gì?
– Catheter Swan-Ganz là một catheter tương đối mềm, dẻo với một bóng có thể làm đầy tại đầu của nó được dùng để thông tim phải. Đầu của bóng cho phép catheter nổi trong dòng chảy của máu từ tĩnh mạch lớn đến buồng tim phải và trong động mạch phổi, trước khi bít nhánh xa của động mạch phổi.
2.Catheter Swan-Ganz được cấu tạo như thế nào?
Catheter Swan-Ganz hiện đang dùng trong lâm sàng có 4 lòng. Lòng thứ nhất nối với phần xa của catheter cho phép đo áp lực động mạch phổi khi bóng xẹp và áp lực mao mạch phổi bít (PAWP) khi bóng căng. Lòng thứ 2 dính với bộ phận cảm ứng nhiệt độ cách đầu xa của catheter 5cm được dùng để đo cung lượng tim bởi phương pháp hòa loãng nhiệt. Lòng thứ 3 được ở nối lỗ thông cách đầu xa catheter 15cm, cho phép đo áp lực của nhĩ phải, truyền thuốc và dịch đến tuần hoàn trung tâm. Lòng thứ 4 được dùng để bơm căng bóng bằng khí để trôi vào vị trí và sau đó bơm căng bóng lại để đo PAWP từng lúc. Nhiều catheter chứa thêm một lỗ thông để truyền dịch và thuốc.Một số catheter có thêm lòng cho phép cả điện cực tạo nhịp tạm thời có thể đưa được tới mỏm thất phải giúp tạo nhịp tim bên trong.
3.Thông tin gì được nhận từ catheter Swan-Ganz?
Việc đo trực tiếp từ catheter bao gồm: áp lực mạch máu và độ bão hòa oxygen ở trong buồng tim, cung lượng tim, và độ bảo hòa oxy tĩnh mạch hệ thống (SvO 2). Việc đo đạc huyết động này có thể dùng để tính thông số huyết động khác, như là kháng lực mạch máu hệ thống và kháng lực mạch máu phổi.
4.Catheter Swan-Ganz được đặt vào như thế nào?
Tại giường, đường vào tĩnh mạch được hướng dẫn bởi ống 8.5 French vào tĩnh mạch cảnh trong hoặc tĩnh mạch dưới đòn bởi kỹ thuật Seldinger. Tĩnh mạch cảnh trong phải hoặc tĩnh mạch dưới đòn trái là vị trí được ưa chuộng vì đường cong tự nhiên của catheter sẽ cho phép trôi vào động mạch phổi dễ dàng hơn.Tĩnh mạch khủy tay và tĩnh mạch đùi ít phổ biến hơn
Kế tiếp một catheter 7.5 French được đưa qua ống dẫn và tiến lên khoảng 15 cm tới chỗ thoát của ống dẫn vào trong tĩnh mạch trung tâm. Bóng được làm đầy với 1.5cc khí, và catheter được đưa vào từ từ, cho phép bóng trôi từ nhĩ phải, thất phải, và động mạch phổi và cuối cùng là vị trí tận ở nhánh xa của động mạch phổi mà đường kính nhỏ hơn đường kính của bóng. Vị trí tận thường đạt tới khi catheter đi vào được 35- 55cm, phụ thuộc vào tĩnh mạch trung tâm nào được thông.
- Mô tả hình dạng sóng bình thường dọc đường đi của catheter Swan –Ganz
Sóng a được tạo ra bởi sự co thắt nhĩ và sau sóng P điện học trên điện tâm đồ. Dốc xuống x phản ánh sự thư giãn nhĩ trái. Sóng c được tạo ra vào thời điểm đầu của tâm thu khi van 3 lá đóng phồng vào nhĩ phải. Dốc xuống x’ là kết quả của chuyển dịch về phía dưới của vòng nhĩ thất trong thời kỳ tâm thất co bóp và tâm nhĩ tiếp tục thư giãn. Sóng v được tạo ra bởi sự đổ đầy nhĩ từ máu tĩnh mạch trong kỳ thất thu khi van 3 lá đóng. Kỳ này tương đương với sóng T trên ECG. Tuy nhiên, tại giường bởi vì sự chậm truyền tải áp lực nên sóng a thẳng hàng với phức bộ QRS và sóng v theo sau sóng T. Cuối cùng đường dốc y được tạo ra bởi máu xuống nhanh từ nhĩ, khi mà van 3 lá mở ở kỳ đầu của tâm trương.
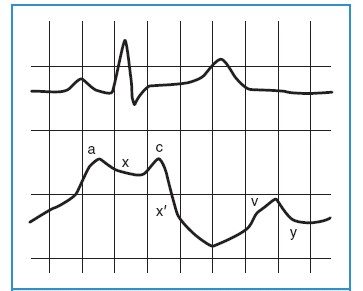
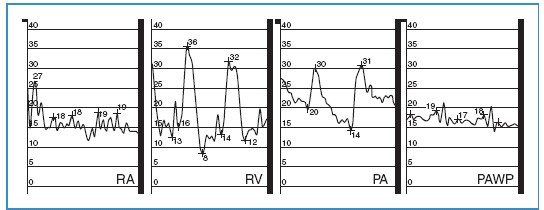
Hình 11-1. Đường biểu diễn áp lực nhĩ
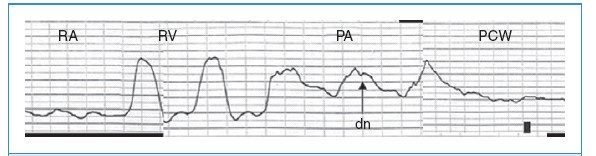
Hình 11-2. Đường biểu diễn áp lực khi catheter đi qua buồng tim phải. Khi catheter di chuyển từ nhĩ phải đến thất phải thì thấy sóng dạng tâm thất đặc trưng co đồng thể tích, dạng phụt và tâm trương. Khi catheter đi vào động mạch phổi, áp lực tâm trương tăng. Dấu nẩy đôi hình V(dn) được tạo ra do van động mạch phổi đóng. Nếu catheter tiếp tục đi xa hơn nữa sẽ đến vị trí bít. RA: nhĩ phải, RV: thất phải, PA: động mạch phổi, PCW: vị trí bít.
6.Vị trí của catheter được xác định như thế nào?
Tại giường, đường biểu diễn áp lực liên tục trên monitor từ lỗ thông xa và đường biểu diễn ECG đồng thời cho phép người làm thủ thuật xác định được vị trí của catheter và phát hiện bất cứ loạn nhịp nào được gây ra bởi catheter khi nó đi qua thất phải. Soi bằng màng huỳnh quang có thể được dùng trong thông tim để định hướng. Sự hữu dụng của màng huỳnh quang nên được xem xét khi catheter được đặt qua đường tĩnh mạch đùi hoặc tĩnh mạch cánh tay hoặc ở bệnh nhân dãn thất phải.
7.Làm thế nào để nhận biết catheter ở đúng vị trí bít ?
Có 3 cách để xác định catheter ở vị trí bít. Tại giường, một đường biểu diễn nhĩ (phản ánh áp lực nhĩ trái) sẽ được thấy khi catheter ở vị trí bít. Thứ 2 nếu catheter được rút ra từ vị trí bít, áp lực động mạch trung bình phải được quan sát mức tăng từ áp lực tận (phản ánh sự chênh áp sinh lý giữa áp lực ĐMP trung bình và áp lực trung bình động mạch phổi bít). Hút nhẹ máu từ phần xa của lỗ thông thấy máu được oxy hóa cao nếu catheter thực sự ở đúng vị trí bít. Tại phòng thủ thuật có thể dùng màng soi huỳnh quang để xác định vị trí của catheter ở phần xa động mạch phổi, không di động ở vị trí bít.
8.Áp lực động mạch động mạch phổi bít là gì?
Khi catheter ở vị trí bít (Hình 11-3.B), dòng máu ở đoạn gần bị tắc và cột máu tĩnh được tạo ra giữa đầu catheter và phần xa của buồng tim.
Áp lực động mạch phổi đoạn gần được chắn bằng bóng ở đầu catheter để đầu dò áp lực đo được áp lực phần xa của tiểu động mạch phổi. Áp lực này tương đương áp lực nhĩ trái. Khi van 2 lá mở ở cuối kỳ tâm trương, áp lực cuối tâm trương của thất trái được đo (Hình 11-3.C), với điều kiện là không có tắc nghẽn giữa đầu catheter và thất trái (thí dụ hẹp van 2 lá). Áp lực mao mạch phổi bít có thể dùng để ước lượng tiền tải thất trái.
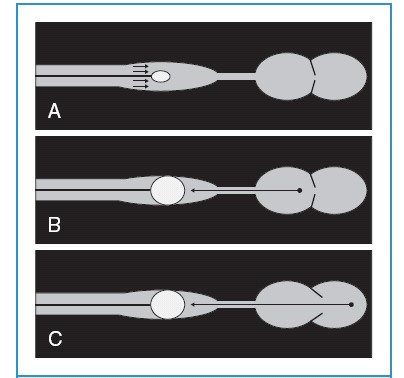
Hình 11-3. A, Khi bóng ở đầu xẹp, cảm biến áp lực ở đầu catheter ghi nhận dòng chảy từ động mạch phổi đoạn gần. B, Khi bóng được bơm lên, dòng máu đoạn gần bị bít và cột máu tĩnh được tạo ra giữa đầu catheter và buồng tim ở xa. Khi van 2 lá đóng, ước lượng được áp lực nhĩ trái. C, Khi van 2 lá mở cuối tâm trương, áp lực cuối tâm trương thất trái có thể đo được với điều kiện không có hẹp van 2 lá nặng.
9.Xác định cung lượng tim như thế nào?
Cung lượng tim có thể được xác định hoặc bằng phương pháp hòa loãng nhiệt hoặc tính theo phương trình Fick.
Với phương pháp hòa loãng nhiệt: bơm 5-10ml nước muối sinh lý qua lỗ thông đoạn gần vào trong nhĩ phải. Lượng nước bơm vào trộn lẫn hoàn toàn với máu và gây ra sự giảm nhiệt độ. Hiện tượng này được đo liên tục bằng bộ phận cảm ứng nhiệt độ ở đầu catheter. Vùng dưới đường cong được tính và liên quan tỷ lệ nghịch với cung lượng tim (Hình 11-4). Phương pháp đo lường này không chính xác trong trường hợp cung lượng tim thấp hoặc hở van 3 lá nặng. Trường hợp cung lượng tim thấp, máu được làm ấm bởi thành của các buồng tim và mô xung quanh dẫn đến sự lượng định quá mức cung lượng tim.
Có thể dung phương pháp Fick để tính cung lượng tim.

(CO: cardiac output- cung lượng tim)
Phương pháp này dựa trên nguyên tắc sự tiêu thụ của một chất (oxygen) bởi bất cứ cơ quan nào được xác định bởi sự sai biệt giữa động mạch và tĩnh mạch của chất đó và dòng chảy của máu tới cơ quan. Sự tiêu thụ oxy ở bệnh nhân có thể đo bằng dụng cụ covered hood trong phòng thông tim, và sự sai biệt giữa oxy động mạch và tĩnh mạch được tính từ mẫu máu lấy ra giữa nhĩ phải và động mạch phổi. Phương pháp này chính xác hơn ở bệnh nhân rung nhĩ, hở van 3 lá và cung lương tim thấp so với phương pháp hòa loãng nhiệt. Khuyết điểm chung của 2 phương pháp này là lấy mẫu máu không đúng.
Tại giường bệnh, việc sử dụng covered hood có thể làm chậm và không thực tế. Vì lý do này, vài phòng xét nghiệm giả định rằng sự tiêu thụ oxy lúc nghỉ là 125ml/m2 và tính cung lượng tim dựa vào sự giả định theo phương trình Fick.
Tuy nhiên các nghiên cứu cho thấy có sự thay đổi rộng lượng oxy tiêu thụ lúc nghỉ giữa các bệnh nhân, đặc biệt ở những bệnh nhân có bệnh lý nội khoa nặng. Cũng như phương trình Fick có giả định cũng bộc lộ nhược điểm khi tính cung lượng tim.
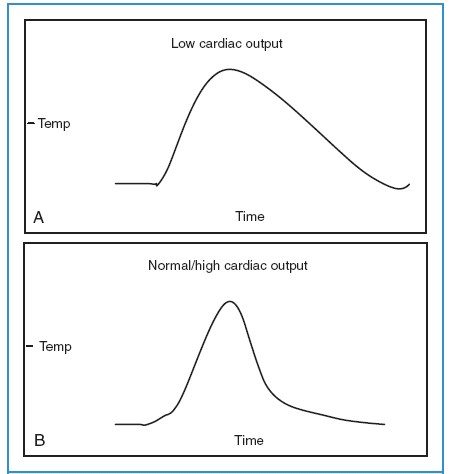
Hình 11-4. Diện tích dưới đường cong tỷ lệ nghịch với cung lượng tim. A, Diện tích dưới đường cong lớn hơn ở bệnh nhân có cung lượng tim thấp.
B, Nhiệt độ cân bằng nhanh hơn ở bệnh nhân có cung lượng tim cao hơn, do đó diện tích dưới đường cong nhỏ hơn.
10.Giá trị bình thường của áp lực trong lòng mạch máu và các thông số huyết động là gi?
|
Bảng 11.1: Các trị số huyết động bình thường |
|
Giá trị bình thường (mmHg) Đơn vị |
|
Áp lực trong lòng mạch máu Nhĩ phải 0-4 Thất phải 15-30/0-4 Động mạch phổi 15-30/6-12 Động mạch phổi trung bình 10-18 Áp lực động mạch phổi bít 6-12 Thông số huyết động được nhận được Chỉ số tim 2-4 l/ph/m2 Chỉ số thể tích nhát bóp 36-48 ml/nhát/m2 Chỉ số nhát bóp thất phải 7-10 gm-m/m2 Chỉ số nhát bóp thất trái 44-56 gm-m/m2 Chỉ số kháng lực mạch máu phổi 80-240 dyne-giây/cm5/m2 Chỉ số kháng lực mạch máu hệ thống 1200-2500 dyne-giây/cm5/m2 Oxy phân phối 500-600 ml/ph/m2 Oxy thu nhận 110-160 ml/ph/m2 Tỷ lệ oxy tiêu thụ 22-32 |
11.Tại sao cung lượng tim và tiền tải thất trái quan trọng?
Trong một vài trường hợp lâm sàng, sự hiểu biết về cung lượng tim và áp lực động mạch phổi bít (đại diện cho tiền tải thất trái; coi câu hỏi 8) có thể giúp chẩn đoán và/hoặc hướng dẫn điều trị. Áp lực động mạch phổi bít có thể được áp dụng cho đường cong Starling và giúp tiên đoán liệu cung lượng tim cải thiện nếu thay đổi áp lực đổ đầy.
12.Khi nào thì catheter Swan–Ganz được chỉ định và có phải tất cả các bệnh nhân nhận được lợi ích lâm sàng?
Catheter Swan-Ganz được xem xét trong các trường hợp sau:
Suy tim/sốc tim
- Sự phân biệt giữa phù phổi cấp do tim và không do tim khi việc điều trị thử bằng lợi tiểu và/hoặc dãn mạch thất bại.
Catheter không được chỉ định thường quy cho điều trị phù phổi.
- Chẩn đoán phân biệt các nguyên nhân của sốc và hướng dẫn điều trị khi điều trị thử bằng test dịch truyền thất bại (xem câu hỏi 15).
- Xác định có chèn ép tim cấp không khi đánh giá lâm sàng không thể kết luận được và không có siêu âm tim.
- Đánh giá tình trạng suy tim
- Xác định khả năng hồi phục của co thắt mạch máu phổi ở bệnh nhân đang xem xét thay tim
- Điều trị suy tim sung huyết kháng trị với điều trị nội khoa cơ bản, đặc biệt trong bệnh cảnh nhồi máu cơ tim cấp.
Ghi nhận một nghiên cứu ngẫu nhiên lớn ESCAPE (Evaluation Study of Congestive Heart Failure and Pulmonary Artery Catheterization Effectiveness) cho thấy không có sự khác nhau có ý nghĩa về tiêu chí tử vong và số ngày không nằm viện ở tháng thứ 6 của nhóm bệnh nhân này.
Nhồi máu cơ tim cấp
- Hướng dẫn của ACC/AHA cho rằng catheter Swan-Ganz phải được sử dụng cho các bệnh nhân có hạ huyết áp tiến triển không đáp ứng với dịch truyền, bệnh nhân nghi ngờ có biến chứng cơ học của NMCT cấp ST chênh lên nếu siêu âm tim không thực hiện được .Tuy nhiên lợi ích về tử vong không được chứng minh ở nghiên cứu ngẫu nhiên.
Lợi ích của catheter cũng được cân nhắc trong các trường hợp sau:
- Chẩn đoán biến chứng cơ học của NMCT cấp (hở van 2 lá, thủng vách liên thất)
- Chẩn đoán shunt trong tim và thiết lập độ nặng của nó trước phẫu thuật sửa chữa (coi câu hỏi 16)
- Hướng dẫn điều trị sốc tim với thuốc và các biện pháp hỗ trợ cơ học.
- Hướng dẫn điều trị NMCT thất phải với tụt huyết áp hoặc dấu hiệu của cung lượng tim thấp không đáp ứng với truyền dịch và thuốc tăng cơ cơ tim liều thấp.
- Hướng dẫn ngắn hạn biện pháp thuốc hoặc cơ học của hở van 2 lá cấp trước khi phẫu thuật sửa chữa.
Dùng để chuẩn bị chung quanh phẫu thuật
Một nghiên cứu ngẫu nhiên vào năm 2003 ở bệnh nhân phẫu thuật nguy cơ cao cho thấy không có sự khác nhau về tử lệ tử vong ở các bệnh nhân có sử dụng catheter Swan–Ganz so với nhóm không sử dụng. Mặc dù lợi ích của việc sử dụng catheter Swan-Ganz trong phẫu thuật không rõ, nó vẫn được xem xét trong những trường hợp sau đây:
- Ở bệnh nhân phẫu thuật tim mạch, catheter giúp phân biệt các nguyên nhân gây cung lượng tim thấp hoặc phân biệt giữa rối loạn thất trái và thất phải, khi một số đánh giá lâm sàng và siêu âm không đủ.
- Ở phẫu thuật ngoài tim có nguy cơ cao hoặc trung bình trên một số bệnh nhân có suy tim mất bù cần đặt catheter Swan-Ganz để theo dõi trong thời gian chu phẫu.
Tăng áp động mạch phổi
- Loại trừ những nguyên nhân sau mao mạch của tăng áp ĐMP (vd: tăng áp lực động mạch phổi bít)
- Thiết lập chẩn đoán và đánh giá độ nặng của tăng áp ĐMP nguyên phát (áp lực động mạch phổi bít bình thường)
- Chọn lọc và thiết lập sự an toàn và hiệu quả của điều trị dãn mạch kéo dài dựa trên đáp ứng huyết động cấp
Dùng trong đơn vị chăm sóc tích cực
- Nhiều nghiên cứu lâm sàng cho thấy dữ liệu lâm sàng dự đoán kém áp lực động mạch phổi bít và cung lượng tim và việc đặt catheter thường làm thay đổi điều trị bệnh nhân. Tuy nhiên, dù sử dụng rộng rãi dụng cụ này trong đơn vị chăm sóc tích cực chỉ có vài nghiên cứu quan sát cho thấy việc sử dụng chúng làm giảm tỷ lệ tử vong. Năm 2005 một phân tích gộp của nhiều nghiên cứu ngẫu nhiên đã cho thấy việc sử dụng catheter Swan- Ganz chẳng những không mang lại lợi ích mà còn làm tăng tỉ lệ tử vong. Ý kiến hiện nay cho rằng việc quyết định sử dụng catheter Swan-Ganz nên dựa trên từng trường hợp cụ thể sau khi đã cân nhắc giữa những nguy cơ tiềm tàng và lợi ích
13.Điều gì là chống chỉ định tuyệt đối và tương đối của catheter Swan-Ganz?
Chống chỉ định tuyệt đối
- Viêm nội tâm mạc tim phải
- Van 3 lá hoặc van ĐMP cơ học
- Sự hiện hiện của huyết khối hoặc u trong buồng tim phải
Chống chỉ định tương đối
- Bệnh về đông máu
- Mới đặt máy tạo nhịp vĩnh viễn hoặc máy chuyển nhịp phá rung cấy được
- Block nhánh trái
- Van 3 lá hoặc van ĐMP sinh học
14.Catheter giúp gì được cho chẩn đoán?
Hình dạng sóng của catheter Swan- Ganz thay đổi ở nhiều tình trạng bệnh khác nhau
- Trong trường hợp tràn dịch màng tim có chèn ép, áp lực tâm trương các buồng tim tương đương nhau (Hình 11-5).
- Trong trường hợp rung nhĩ, đường biểu diễn áp lực trong nhĩ phải mất sóng a, trong khi cuồng nhĩ sóng cuồng nhĩ cơ học xảy ra 300lần/ph.
- Sóng a đại bác xảy ra khi nhĩ co thắt chống lại sự đóng lại của van do phân ly nhĩ thất. Sóng đại bác không đều trong lúc nhịp nhanh phức bộ rộng nhiều khả năng là nhịp nhanh thất.
- Biến chứng của nhồi máu cơ tim cấp có thể được phát hiện dựa trên đường biểu diễn áp lực động mạch phổi bít chẳng hạn như sóng v khổng lồ được thấy khi hở van 2 lá cấp, đường biểu diễn áp lực của thất phải dạng trũng và bình nguyên thường được thấy ở nhồi máu thất phải.
Hình 11-5. Đường biểu diễn áp lực trường hợp chèn ép tim.
RA: nhĩ phải, RV: thất phải, PA: động mạch phổi, PAWP: áp lực động mạch phổi bít.
15.Nguyên nhân của sốc được phân biệt như thế nào bằng catheter Swan-Ganz?
|
Bảng 11-2: Thông số huyết động khác biệt theo nguyên nhân sốc |
|
Nguyên nhân NP TP ĐMP ALBMMP CLT SCMNV |
|
Giảm thể tích ↓ ↓ ↓ ↓ ↓ ↑ Do tim ↑↑ ↑↑ ↑↑ ↑↑ ↓ ↑ Nhiễm trùng ↔ ↔ ↔ ↔ ↑ ↓ |
|
NP: nhĩ phải, TP: thất phải, ĐMP: động mạch phổi, ALBMMP: áp lực bít mao mạch phổi, CLT: cung lượng tim, SCMNV: sức cản mạch ngoại vi. |
- Shunt trái –phải trong tim được chẩn đoán bằng catheter Swan-Ganz như thế nào?
Shunt trong tim được tạo ra do dòng máu chảy từ buồng tim trái sang buồng tim phải hoặc ngược lại. Trong thông liên thất shunt trái –phải được tạo ra từ dòng chảy buồng tim trái sang buồng tim phải do áp lực tim trái cao hơn. Thông liên nhĩ có thể dẫn đến shunt một trong 2 hướng. Bởi vì dòng máu được oxy hóa vào trong buồng tim phải dẫn đến sự gia tăng đột ngột độ bão hòa oxy trong buồng tim phải. Sự chênh lệch độ bảo hòa oxy máu trung bình giữa nhĩ phải và tĩnh mạch # 7% giúp chẩn đoán thông liên nhĩ. Mức chênh lệch 5% của độ bão hòa oxy giữa máu nhĩ phải và thất phải giúp chẩn đoán thông liên thất.
17.Các biến chứng liên quan đến việc sử dụng catheter Swan-Ganz là gì?
- Tất cả các biến chứng của việc đặt ống thông tĩnh mạch bao gồm chảy máu và nhiễm trùng
- Tần suất nhiễm trùng từ 18-63% ở bệnh nhân có catheter trung bình 3 ngày
- Nhiễm trùng dòng máu khoảng 5%
- Blốc nhánh phải thoáng qua
- Blốc tim hoàn toàn (đặc biệt ở bệnh nhân có blốc nhánh trái trước đó)
- Loạn nhịp nhanh thất.
- Loạn nhịp nhanh thất không có dấu hiệu lâm sàng có thể xảy ra 30-60% bệnh nhân
- Loạn nhịp kéo dài thường xảy ra ở bệnh nhân nhồi máu hoặc thiếu máu cơ tim
- Nhồi máu phổi (0- 1.3 %)
- Vỡ động mạch phổi
- Yếu tố nguy cơ bao gồm tăng áp ĐMP và chạy tim phổi nhân tạo gần đây.
- Viêm tĩnh mạch huyết khối.
- Sự thành lập huyết khối tĩnh mạch và trong tim
- Viêm nội tâm mạc
- Nghẹt catheter.
- Làm thế nào để giảm tối đa các biến chứng?
- Sử dụng màng huỳnh quang nên được xem xét ở nơi đặt catheter, đặc biệt nơi tiếp cận không ở vị trí truyền thống hoặc ở bệnh nhân có dãn thất phải.
- Cân nhắc việc rút catheter khi các dữ liệu mục tiêu đã đạt được.
- Thời gian lưu catheter nên giảm thiểu vì nhiễm trùng và huyết khối gia tăng đáng kể sau 3- 4 ngày.
- Nên giảm sử dụng vị trí cánh tay cho việc truyền thuốc.
- Thao tác đặt catheter nên được thực hiện bởi người được huấn luyện.
19.Khi đường biểu diễn bất thường. Tôi phải làm gì ?
- Kiểm tra bằng X-quang vị trí đúng của catheter. Đầu catheter nên nằm ở vùng phổi số 3, dưới mức của nhĩ trái.
- Hút và bơm dịch catheter để gỡ bỏ cục máu và bóng khí.
- Kiểm tra tất cả các đường nối và khóa
- Xác định áp lực đầu dò là số không ở ngang mức của nhĩ phải
- Kiểm tra việc bóng không bị bơm quá mức, cố gắng đuổi khí và làm đầy lại chậm
- Xem xét khả năng đường biểu diễn thực sự là đường biểu diễn bít với sóng v khổng lồ, như được thấy trong hở van 2 lá cấp hoặc nhiều trường hợp khác.
20.Cung lượng tim không được nhận cảm. Điều gì đã sai?
- Kiểm tra ít nhất 3 giá trị được đánh giá và giới hạn của những giá trị này là không lớn hơn 20% giá trị trung bình.
- Kiểm tra bằng phim x-quang ngực: có phải phần xa của catheter nằm ở động mạch phổi và phần gần ở nhĩ phải không?
- Kiểm tra để thấy liệu máy tính được kiểm tra đúng nhiệt độ thích hợp
- Nếu máy tính không biểu diễn được đường biểu diễn thời gian và nhiệt độ, kiểm tra đường cong được định dạng đúng .
Tài liệu tham khảo, tài liệu nên đọc và websites:
- Baim DS: Grossman’s cardiac catheterization, angiography, and intervention, Philadelphia, 2006, Lippincott Williams & Wilkins.
- Binanay C, Califf RM, Hasselblad V, et al: Evaluation study of congestive heart failure and pulmonary artery catheterization effectiveness: the ESCAPE trial, JAMA 294:1625, 2005.
- Leatherman JW, Marini JJ: Clinical use of the pulmonary artery catheter. In Principles of critical care, ed 2, New York, 1998, McGraw-Hill.
- Mueller HS, Chatterjee K, Davis KB, et al: American College of Cardiology consensus statement. Present use of bedside right heart catheterization in patients with cardiac disease, J Am Coll Cardiol 32:840, 1998.
- Pulmonary Artery Catheter Consensus Conference Participants: Pulmonary artery catheter consensus conference: consensus statement, Crit Care Med 25(6):910-925, 1997.
- Robin ED: The cult of the Swan-Ganz catheter, Ann Intern Med 103:445-449, 1985.
- Sandham JD, Hull RD, Brant RF, et al: A randomized, controlled trial of the use of pulmonary-artery catheters in high-risk surgical patients, N Engl J Med 348:5, 2003.
- Shah MR, Hasselblad V, Stevenson LW, et al: Impact of the pulmonary artery catheter in critically ill patients: meta-analysis of randomized clinical trials, JAMA 294:1664, 2005.
- Sharkey SW: Beyond the wedge: clinical physiology and the Swan Ganz catheter, Am J Med 83:111-122, 1987.
- Sise MJ, Hollingsworth P, Brimm JE, et al: Complications of the flow-directed pulmonary-artery catheter: a prospective analysis of 219 patients, Crit Care Med 9:315-318, 1981.
- Walston A, Kendall ME: Comparison of pulmonary wedge and left atrial pressure in man, Am Heart J 86:159-164, 1973.
- Zipes DP, Libby P, Bonow RO, Braunwald E: Braunwald’s heart disease, Philadelphia, 2005, Saunders.

Để lại bình luận
Bạn cần phải đăng nhập để đăng bình luận.