Trường hợp lâm sàng:
Bệnh nhân nữ, 55 tuổi, không có tiền sử bệnh tim mạch hay bệnh nội khoa gì trước đây. Cách nhập viện một tháng bệnh nhân mổ ruột thừa, khám tổng quát phát hiện có khối u trong tim nên đến khám chuyên khoa.
Khám lâm sàng lúc nhập viện: bệnh nhân thể trạng tốt, sinh hiệu bình thường, không đau ngực, không khó thở, không có hạch ngoại biên, khám tim không to, không nghe âm thổi, các cơ quan khác không ghi nhận bất thường.
ECG: nhịp xoang, tần số tim 60 lần/phút,trục QRS trung gian, không lớn nhĩ hay lớn thất.
XQ ngực thẳng: bóng tim không to, tuần hoàn phổi bình thường, không tổn thương khu trú 2 phế trường.
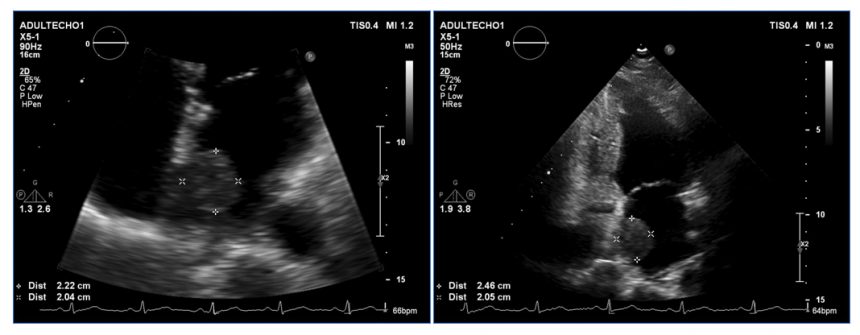
Siêu âm tim: khối u trong nhĩ trái kích thước 22 x 25 mm, echo đồng dạng, giới hạn rõ, dính vào vách liên nhĩ phần đáy, bờ trơn láng, di động ít, không cản trở dòng máu qua van 2 lá; các buồng tim kích thước bình thường; chức năng tâm thu thất trái tốt (PXTM: 60%). (Video clip)
Xét nghiệm máu không ghi nhận bất thường.
Bệnh nhân được phẫu thuật lấy khối u (19/12/2018): dạng u nhầy trong nhĩ trái, có cuống bám vào vách liên nhĩ ngang mức lỗ bầu dục và phát triển về nhĩ trái, kích thước 24 x 25 x 25 mm, mô khối u rất dễ vỡ, không có vỏ bọc.
Kết quả giải phẫu bệnh: mẫu mô gồm các tế bào nhầy hình sao, tế bào nội mô mạch máu, đại thực bào, tế bào cơ trơn trưởng thành và non trên nền chất nhầy có nhiều vi mạch. Kết luận là u nhầy tim (myxoma).
U nhầy là loại u nguyên phát ở tim thường gặp nhất ở người lớn, chiếm 25% u tân sinh ở tim và chiếm 50% khối u lành tính ở tim. U có thể gặp ở mọi lứa tuổi, tỷ lệ bệnh ở nam và nữ ngang nhau.
Khoảng 75% u nhầy ở tim là đơn độc, vị trí thường gặp nhất là ở trong nhĩ trái, dính vào vách liên nhĩ gần lỗ bầu dục. U nhầy tim mọc ra từ bề mặt nội mạc tim ở bất kỳ vị trí nào nên có thể gặp ở những buồng tim khác hay trên van tim. (Bảng 1).
Khảng 10% u nhầy tim được xác định có liên quan đến yếu tố gia đình. U nhầy tim liên quan đến gia đình di truyền theo gen trội trên nhiễm sắc thể thường hoặc là một phần của hội chứng liên quan đến bất thường nhiều cơ quan gồm rối loạn sắc tố ở da, bệnh vỏ thượng thận nguyên phát có hay không có hội chứng Cushing, u tuyến yên, và u tinh hoàn. Một nhóm các dấu hiệu bệnh được gọi là hội chứng NAME (Nevi, Atrial myxoma, Myxoid neurofibroma, Ephelides) (U sắc tố da, u nhầy nhĩ, u sợi thần kinh, tàn nhang), hoặc hội chứng LAMB (Lentigines, Atrial Myxoma, Blue nevi) (Đốm sắc tố nâu trên da, u nhầy nhĩ, u sắc tố xanh ở da), hoặc hội chứng Carney gồm u nhầy ở những vị trí ngoài tim (vú hoặc da), u ngoài tim không thuộc nhóm u nhầy (vd adenoma tuyến yên), tăng sắc tố da, và tình trạng tăng hoạt động các tuyến nội tiết. U nhầy có tính gia đình hay u nằm trong các hội chứng có khuynh hướng xảy ra ở người trẻ tuổi, ở nhiều vị trí, thường ở mỏm tim và dễ tái phát sau mổ.
Biểu hiện lâm sàng của bệnh gồm tam chứng kinh điển thứ phát do u nhầy gây ra gồm suy tim do tắc nghẽn van tim, đột quỵ do thuyên tắc và những triệu chứng giống bệnh thấp tim, được nghĩ do u tiết ra các cytokines gây viêm như interleukin-6. Biểu hiện lâm sàng thường gặp nhất là giống bệnh van 2 lá, thường là hẹp 2 lá do u sa vào van 2 lá trong thời kỳ tâm trương hoặc hở van nếu van bị tổn thương do khối u gây ra. Những u nhầy hiếm gặp ở thất có thể gây tắc nghẽn đường thoát của thất, lầm tưởng với hẹp dưới van động mạch chủ hoặc hẹp dưới van động mạch phổi. Nghe tim có thể có âm thổi cường độ thấp, gọi là “tiếng rơi của khối u” nghe được đầu hoặc giữa tâm trương. U nhầy ở tim có thể gây ngất, cơn thoáng thiếu máu não hoặc đột quỵ do thuyên tắc. Có thể gặp bệnh nhân với triệu chứng của thuyên tắc mạch ngoại biên hoặc mạch phổi hoặc các triệu chứng ngoài tim như sốt, sụt cân, mệt mỏi, yếu sức, đau khớp, nổi ban, thiếu máu, đa hồng cầu, tăng bạch cầu, tăng độ lắng máu, tăng hoặc giảm tiểu cầu. U nhầy không có nguy cơ chuyển dạng ác tính.
Siêu âm tim rất có ích trong chẩn đoán u nhầy, xác định kích thước, vị trí, chỗ bám của u, cung cấp những thông tin quan trọng cần thiết trước mổ. Mật độ u có thể đồng nhất, có thể có nang hoặc vôi hóa bên trong u.
Bảng 1: Vị trí của u nhầy trong tim
| Vị trí | % |
| Nhĩ trái
Nhĩ phải Thất phải Thất trái |
80
15 5 5 |
Điều trị là phẫu thuật cắt bỏ khối u. Tỷ lệ tử vong sớm sau mổ là 0.5 – 2.2%. Biến chứng rung nhĩ sau mổ gặp 23-33%, biến chứng thần kinh khoảng 3%. Đối với khối u nhầy đơn độc thường có tiên lượng tốt, tỷ lệ u tái phát 1-5%; tỷ lệ tái phát cao hơn ở u nhầy có tính gia đình, 20-25%. Khối u nằm ở những vị trí ít gặp dễ bị tái phát hơn.
Sau mổ bệnh nhân cần được tái khám định kỳ và siêu âm tim hàng năm để phát hiện u tái phát.
(Theo The Cleveland Clinic Cardiology Board Review)
