John S. Nguyen, MD and Anita Deswal, MD, MPH
Người dịch: BS Lê Nguyễn Thanh Tuyền
- Rối loạn chức năng tâm trương là gì?
Rối loạn chức năng tâm trương xảy ra khi có một bất thường về chức năng cơ học của cơ tim trong thì tâm trương của chu chuyển tim. Sự bất thường cơ học này có thể xảy ra kèm hay không kèm rối loạn chức năng tâm thu, cũng như có hay không có hội chứng suy tim trên lâm sàng. Rối loạn chức năng tâm trương có thể bao gồm giảm độ đàn hồi của thất trái, chậm hay thư giãn không hoàn toàn thất trái, và đổ đầy thất trái bị suy giảm.
- Suy tim tâm trương là gì?
Trong khi rối loạn chức năng tâm trương mô tả sự bất thường về chức năng cơ học của cơ tim thì suy tim tâm trương là một hội chứng lâm sàng được đặc trưng bởi các dấu hiệu và triệu chứng của suy tim, phân suất tống máu thất trái được bảo tồn (LVEF ≥ 45-50%) và bằng chứng của rối loạn chức năng tâm trương. Các nghiên cứu ban đầu ở những bệnh nhân suy tim với phân suất tống máu thất trái bảo tồn (PSTMBT) đã xem tình trạng này như là suy tim tâm trương, dựa trên giả định rằng rối loạn chức năng tâm trương là cơ chế duy nhất của hội chứng này. Tuy nhiên, các nghiên cứu mới đây gợi ý rằng có một số bất thường khác của tim và ngoài tim có thể đóng một vai trò quan trọng trong sinh lý bệnh của suy tim với phân suất tống máu bình thường hay gần bình thường .Vì vậy các hướng dẫn xử trí lâm sàng hiện nay và các nghiên cứu khác thường gọi hội chứng lâm sàng này là suy tim với PSTMBT.
- Tỉ lệ lưu hành của suy tim với PSTMBT là bao nhiêu?
Hiện nay có khoảng 5 triệu người Mỹ được chẩn đoán suy tim và hàng năm có hơn nửa triệu trường hợp mới được chẩn đoán suy tim. Các nghiên cứu dịch tễ học của các nhóm nghiên cứu suy tim đã đưa ra tỉ lệ lưu hành của suy tim với PSTMBT thay đổi từ 40-71% ( trung bình khoảng 50%). Ngoài ra , tỉ lệ lưu hành của bệnh này đang gia tăng khi dân số trở nên già đi và ở tỉ lệ này cao hơn ở phụ nữ.
- Tỉ lệ bệnh tật và tử vong do suy tim với PSTMBT so với suy tim với phân suất tống máu giảm thì như thế nào ?
So sánh theo cùng nhóm tuổi, bệnh nhân bị suy tim với PSTMBT có tỉ tệ tử vong cao hơn một cách có ý nghĩa so với người không suy tim.Tuy nhiên, các nghiên cứu đánh giá nguy cơ tử vong ở bệnh nhân bị suy tim với PSTMBT so với bệnh nhân bị suy tim có phân suất tống máu giảm, thường được gọi là suy tim tâm thu, đã cho thấy tỉ lệ tử vong cả 2 nhóm bằng nhau hay thấp hơn một chút ở bệnh nhân suy tim với PSTMBT. Kết quả các nghiên cứu khác nhau có thể là do nó dựa trên các dân số nghiên cứu khác nhau, ví dụ như, dân số trong cộng đồng so với dân số được nhập viện, cũng như tuổi tác của bệnh nhân. Một khi đã nhập viện vì suy tim , tỉ lệ tử vong ở bệnh nhân bị suy tim với PSTMBT có thể cao từ 22-29% sau một năm và khoảng 65% sau 5 năm. Mặc dù tỉ lệ sống còn của những bệnh nhân suy tim tâm thu đã được cải thiện đáng kể qua thời gian, nhưng không có sự cải thiện tương tự đối với tỉ lệ sống còn của những bệnh nhân suy tim với PSTMBT. Tỉ lệ mắc bệnh của suy tim với PSTMBT và suy tim tâm thu tương đương nhau, với tỉ lệ nhập viện vì suy tim mất bù ở cả 2 nhóm cao bằng nhau.
- Những bệnh nhân nào có nguy cơ suy tim với PSTMBT cao nhất?
Như đã đề cập ở trên, tuổi và giới tính là những yếu tố nguy cơ quan trọng đối với suy tim với PSTMBT. Những bệnh nhân suy tim với PSTMBT nói chung là người già và chủ yếu là phụ nữ (60-70%). Lý do phụ nữ chiếm ưu thế trong suy tim với PSTMBT chưa hoàn toàn rõ ràng nhưng có thể là do phụ nữ có khuynh hướng phì đại thất trái nhiều hơn khi đáp ứng với tăng hậu tải và do đó thất trái thư giãn kém hơn. Tăng huyết áp là tình trạng bệnh lý tim mạch phổ biến nhất đi kèm với suy tim có PSTMBT. Bệnh tim do tăng huyết áp đưa đến phì đại thất trái làm giảm độ đàn hồi và thư giãn thất trái. Thiếu máu cục bộ cơ tim cấp dẫn đến rối loạn chức năng tâm trương, mặc dù vai trò của nó trong rối loạn chức năng tâm trương mạn tính và suy tim mạn tính vẫn chưa rõ ràng. Các bệnh van tim, bao gồm hở và hẹp van động mạch chủ, van 2 lá có thể đưa đến suy tim với PSTMBT.Các yếu tố nguy cơ khác đi kèm với suy tim với PSTMBT bao gồm béo phì, đái tháo đường, và suy thận. Sự khởi phát rung nhĩ đáp ứng thất nhanh có thể thúc đẩy sự mất bù của suy tim với PSTMBT và sự hiện diện rối loạn chức năng tâm trương nói chung là một nguy cơ cho sự xuất hiện loại rối loạn nhịp này.
- Cơ chế sinh lý bệnh của suy tim với PSTMBT như thế nào?
Người ta nghĩ rằng rối loạn chức năng tâm trương là cơ chế chính góp phần gây suy tim với PSTMBT, do sự bất thường trong thư giãn chủ động thất trái và sự cứng bất thường của thất trái trong thời kì tâm trương. Sự thư giãn thất trái là một quá trình chủ động và cần có năng lượng, nó có thể bắt đầu trong pha tống máu thì tâm thu và kéo dài qua thì tâm trương. Các nghiên cứu trên động vật và các mô hình khác nhau cho thấy rằng sự thư giãn thất trái bị suy giảm có thể góp phần làm cho áp lực đổ đầy tâm trương trung bình của thất trái tăng lên trong suy tim với PSTMBT khi nhịp tim tăng lên (như trong khi gắng sức hay rung nhĩ không được kiểm soát). Mặt khác, sự cứng của thất trái là do đặc tính đàn hồi thụ động (viscoelastic properties), đặc tính này góp phần vào sự phục hồi lại chiều dài và lực cơ của tâm thất lúc nghỉ. Đặc tính đàn hồi phụ thuộc vào cả cấu trúc nội và ngoại bào cơ tim. Khi có bất kì sự thay đổi nào của thể tích thất trái trong lúc đổ đầy tâm trương, cơ tâm thất trái càng cứng thì áp lực đổ đầy càng cao. Hay nói cách khác, khi so sánh thất trái có chức năng tâm trương bình thường với thất trái bị rối loạn chức năng tâm trương, áp lực ở tâm thất bị rối loạn chức năng tâm trương sẽ cao hơn ở tâm thất có chức năng tâm trương bình thường, với bất kỳ mức độ thể tích nào trong thời kỳ tâm trương. Kết quả cuối cùng của các quá trình này là áp lực tâm trương thất trái và nhĩ trái bị tăng lên trong lúc nghỉ ngơi hay khi gắng sức, dẫn đến tăng áp lực mao mạch phổi bít và sung huyết mạch máu phổi.
Về phương diện lâm sàng, điều này sẽ biểu hiện dưới dạng khó thở lúc nghỉ hay khi gắng sức, khó thở kịch phát về đêm, khó thở phải ngồi. Hơn nữa, trái tim có bị cứng sẽ không có khả năng gia tăng thể tích cuối tâm trương và thể tích nhát bóp thông qua cơ chế Frank-Staring mặc dù áp lực đổ đầy thất trái được gia tăng đáng kể. Hậu quả là làm giảm sự gia tăng cung lượng tim khi gắng sức, đưa đến giảm khả năng gắng sức và mệt mỏi.
Hiện nay, ngoài rối loạn chức năng tâm trương, người ta nghĩ còn có thêm một số yếu tố khác góp phần vào suy tim với PSTMBT. Chẳng hạn như, sự tăng độ cứng thành động mạch cùng với sự cứng thất trái thì tâm thu có thể làm tăng độ nhạy cảm của huyết áp tâm thu đối với thể tích máu nội mạch lưu hành và có thể dễ đưa đến phù phổi đột ngột. Sự hoạt hóa thần kinh thể dịch có thể gây tăng trương lực tĩnh mạch, từ đó đưa đến sự dịch chuyển khối lượng máu vào tuần hoàn trung tâm. Rối loạn chức năng nhĩ trái xảy ra đồng thời có thể làm tăng áp lực nhĩ trái và tăng sung huyết mạch máu phổi. Ở người già, sự kém đáp ứng nhịp tim khi gắng sức thường gặp hơn và có thể góp phần làm hạn chế hơn nữa cung lượng tim khi gắng sức với hậu quả là mệt khi gắng sức.
- Các yếu tố nào có thể thúc đẩy suy tim với PSTMBT trở nên mất bù?
Ở những bệnh nhân có sẵn rối loạn chức năng tâm trương, sự mất bù cấp của suy tim với PSTMBT thường là do tăng huyết áp chưa được kiểm soát, rung nhĩ hay cuồng nhĩ, đặc biệt là khi có đáp ứng thất nhanh, thiếu máu cục bộ cơ tim, không uống thuốc đều (đặc biệt là các thuốc lợi tiểu và hạ áp), không tuân thủ chế độ ăn kiêng (thức ăn nhiều muối), thiếu máu và nhiễm trùng.
- Làm thế nào để chẩn đoán suy tim với PSTMBT?
Chẩn đoán lâm sàng của suy tim với PSTMBT phụ thuộc vào sự hiện diện các triệu chứng cơ năng và thực thể của suy tim và bằng chứng phân xuất tống máu thất trái bình thường hay gần bình thường trên siêu âm tim, chụp thất đồ bằng phóng xạ hay bằng cản quang.
- Các xét nghiệm phổ biến nào hữu ích trong chẩn đoán suy tim với PSTMBT, và các xét nghiệm này thường cho thấy gì?
- X-quang ngực có thể thấy bóng tim lớn do hậu quả của phì đại thất trái, sung huyết tĩnh mạch phổi, phù phổi hay tràn dịch màng phổi.
- Điện tâm đồ (ECG) có thể cho thấy phì đại thất trái, thiếu máu cục bộ cơ tim, hay rối loạn nhịp tim.
- Siêu âm tim có thể được dùng để đánh giá chức năng thất; kích thước nhĩ và thất; tình trạng phì đại tâm thất; chức năng tâm trương và áp lực đổ đầy tâm trương (xem câu hỏi số 11); rối loạn vận động vùng; bệnh màng ngoài tim, bệnh van tim hay bệnh cơ tim. Dựa vào định nghĩa, phân suất tống máu thất trái bình thường hay gần bình thường. Siêu âm tim thường cho thấy phì đại thấy trái , khối lượng thất trái tăng, nhĩ trái lớn, rối loạn chức năng tâm trương và tăng áp phổi.
- Xét nghiệm sinh hóa thường qui có thể giúp xác định suy thận hay thiếu máu, là những yếu tố thường đi kèm với suy tim mất bù, bất thường điện giải như hạ natri máu thường gặp trong suy tim, và tăng men gan hay bilirubin do sung huyết gan.
- Các nghiên cứu cho thấy rằng nồng độ BNP (brain natriuretic) và NT pro-BNP(N-terminal pro-BNP) ở những bệnh nhân suy tim với PSTMBTcao hơn so với người bình thường .Tuy nhiên, nồng độ BNP và NT pro-BNP ở những bệnh nhân suy tim với PSTMBT thường thấp hơn ở những bệnh nhân suy tim tâm thu. Lưu ý, nồng độ BNP tăng có thể giúp nhận biết bệnh nhân có tăng áp lực tâm trương thất trái nhưng trên lâm sàng có thể không giúp dự đoán bệnh nhân bị suy tim với PSTMBT hay là suy tim với phân xuất tống máu giảm. Cũng nên nhớ rằng nồng độ BNP tăng theo tuổi và cao ở hơn phụ nữ, cả 2 nhóm dân số này cũng thường gặp trong suy tim với PSTMBT.
- Các trắc nghiệm khác, như là trắc nghiệm gắng sức và chụp động mạch vành, có thể xác định bệnh lý mạch vành trong việc góp phần gây suy tim.
- Tiếp cận lâm sàng như thế nào để đánh giá sâu hơn bệnh nhân suy tim với PSTMBT?
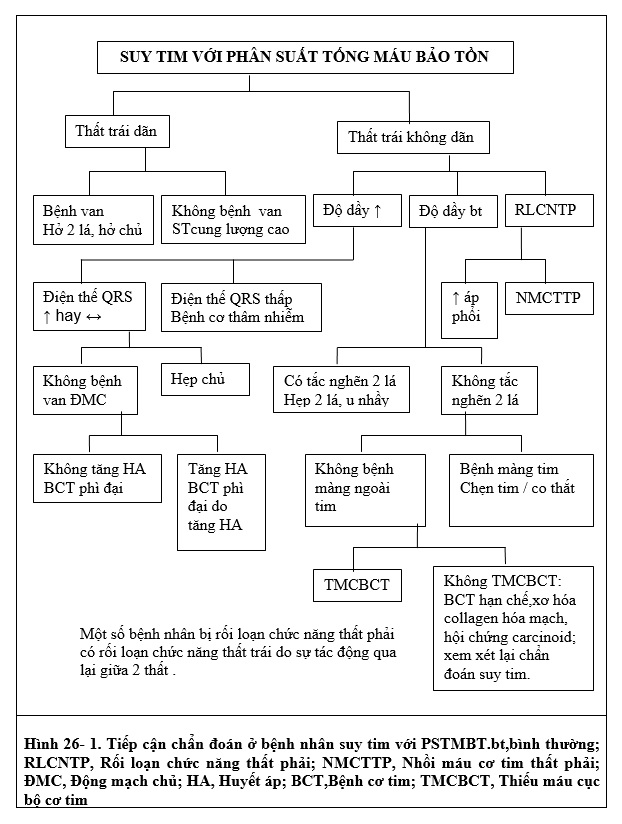
Một qui trình chẩn đoán, dựa trên Hướng Dẫn Thực hành Suy Tim của Hiệp Hội Suy Tim của Mỹ năm 2006, đưa ra một cách tiếp cận có hệ thống cho việc đánh giá lâm sàng và phân loại suy tim với PSTMBT (Hình 26-1). Qui trình này này đưa ra những tình huống lâm sàng phổ biến có biểu hiện suy tim với PSTMBT, bao gồm bệnh tim do tăng huyết áp, bệnh cơ tim phì đại có tính chất gia đình, suy tim do thiếu máu cục bộ, bệnh cơ tim do thâm nhiễm (hạn chế ), co thắt màng ngoài tim, tình trạng cung lượng tim cao,và rối loạn chức năng thất phải .
- Có các xét nghiệm nào để đánh giá chức năng tâm trương?
Thông tim với thước đo áp lực có độ chính xác cao cho phép đo áp lực chính xác trong buồng tim. Thông tin này có thể được dùng để đánh giá tỉ lệ thư giãn thất trái bằng cách tính toán các chỉ số như là sự sụt giảm áp lực đỉnh thất trái tức thời (-dP/dt max) và hằng số thời gian của thư giãn thất trái (hằng số tô τ). Đánh giá độ cứng của thất trái đòi hỏi phải đo đạc đồng thời thể tích và áp lực thất trái để đánh giá mối liên quan giữa thể tích và áp lực cuối tâm trương thất trái. Tuy nhiên, các phương pháp đo này có tính xâm lấn và không thể thực hiện một cách thường qui. Vì vậy, trên lâm sàng thường sử dụng những chỉ điểm của rối loạn chức năng tâm trương đo được bằng phương pháp không xâm nhập.
Siêu âm tim với khảo sát Doppler đưa ra một phương pháp đánh giá chức năng tâm trương không xâm nhập. Ngoài các tiêu chuẩn Doppler của rối loạn chức năng tâm trương, sự lớn nhĩ trái trên siêu âm tim 2D gợi ý sự hiện diện rối loạn chức năng tâm trương đáng kể. Mức độ lớn nhĩ trái được đánh giá bằng đường kính nhĩ trái hoặc chính xác hơn bằng thể tích nhĩ trái là dấu hiệu cho biết độ nặng và thời gian của rối loạn chức năng tâm trương .
Đo Doppler dòng máu qua van 2 lá và tĩnh mạch phổi cũng như hình ảnh Doppler mô (Doppler tissue imaging – DTI) cho phép xác định hình ảnh đổ đầy nhĩ và thất và đánh giá áp lực đổ đầy tâm trương thất trái. Hình ảnh đổ đầy ngang van 2 lá bình thường gồm có sự đổ đầy nhanh sớm (sóng E ) và co bóp nhĩ (sóng A). Sự góp phần của mỗi giai đoạn này vào thì tâm trương được diễn tả bằng tỉ lệ E/A.Vận tốc Doppler mô tại vòng van 2 lá (đo vận tốc chuyển động của mô chứ không phải như Doppler thường qui dùng để đo vận tốc dòng máu) thì tương đối độc lập với tình trạng tiền tải. Vận tốc mô tại vòng van trong giai đoạn đầu đổ đầy sớm của kì tâm trương (E´a ) đại diện cho thư giãn thất trái và tương quan chặt chẽ với giá trị huyết động tô (τ ) đo được từ thông tim. Tỉ số giữa vận tốc đổ đầy sớm ngang van 2 lá với vận tốc đổ đầy sớm đo bằng DTI qua vòng van (E/ E´) đã được chứng minh là giúp đánh giá chính xác áp lực trung bình trong nhĩ trái. Dựa vào các thông số siêu âm tim này, người ta có thể đánh giá mức độ nặng của rối loạn chức năng tâm trương và mức độ nặng của áp lực tâm trương thất trái. Vấn đề này cũng được bàn ở chương 6 về siêu âm tim.
Hình ảnh hạt nhân là phương tiện không xâm nhập khác được dùng ít phổ biến hơn trong việc đánh giá rối loạn chức năng tâm trương. Một số thông số tâm trương như là tốc độ đổ đầy đỉnh (peak filling rate -PFR) và thời gian đạt tốc độ đỉnh (Time to peak rate -TTPR) có thể được tính toán bằng cách sử dụng phương pháp này.
- Bạn điều trị suy tim với PSTMBT mất bù cấp như thế nào ?
Nền tảng của việc điều trị suy tim với PSTMBT mất bù cấp là kiểm soát huyết áp, kiểm soát khối lượng dịch bằng lợi tiểu và điều trị các yếu tố nguy cơ .
Kiểm soát huyết áp hệ thống là quan trong nhất bởi vì huyết áp ảnh hưởng trực tiếp áp lực tâm trương thất trái và nhự vậy ảnh hưởng đến áp lực nhĩ trái. Mục tiêu kiểm soát huyết áp nên là huyết áp tâm thu <140/90 và thậm chí có thể <130/80 mmHg.
Kiểm soát thể tích dịch ở bệnh nhân nội trú thường cần đến lợi tiểu tĩnh mạch. Lợi tiểu quai (vd : furosemide ) là lợi tiểu chọn lựa đầu tiên nhưng có thể dùng kết hợp với lợi tiểu thiazide để hiệu quả tăng thêm. Mặc dù điều trị sung huyết mao mạch phổi bằng lợi tiểu là mục tiêu điều trị hàng đầu, nhưng lợi tiểu quá nhanh hay quá tích cực ở một số bệnh nhân có phì đại thất trái nặng và thể tích thất trái nhỏ có thể gây hạ huyết áp và suy thận. Trong khi bệnh nhân đang dùng lợi tiểu, bắt buộc theo dõi điện giải (đặc biệt là kali, natri và magne), chức năng thận (BUN và creatinin), và đáp ứng lâm sàng (cân nặng hằng ngày, cân bằng dịch chi tiết, huyết áp) và khám lâm sàng (tĩnh mạch cổ nổi, khám phổi và phù ngoại biên) để điều chỉnh liều lợi tiểu thích hợp. Những bệnh nhân suy thận và quá tải thể tích kháng với điều trị lợi tiểu có thể yêu cầu chạy thận khẩn cấp.
Việc đánh giá và điều trị các yếu tố thúc đẩy là một phần quan trọng của điều trị suy tim với PSTMBT mất bù cấp tính. Rối loạn nhịp nhĩ không được kiểm soát như rung nhĩ hay cuồng nhĩ có thể bất lợi cho suy tim với PSTMBT. Sự kết hợp của mất co bóp nhĩ trong đổ đầy tâm trương thất trái và thời gian đổ đầy tâm trương bị ngắn lại do nhịp tim nhanh có thể gây tăng đáng kể áp lực nhĩ trái trung bình và gây phù phổi. Trong bệnh cảnh rung nhĩ hay cuồng nhĩ khởi phát cấp tính, phục hồi nhịp xoang bằng sốc điện chuyển nhịp có thể có lợi. Ngoài ra, sự kiểm soát nhịp đơn thuần bằng thuốc chẹn beta, thuốc chẹn kênh calci non-dihydropyridin (verapamil hay diltiazem), hay digoxin, với nhịp tim mục tiêu dưới 70-80 lần/phút lúc nghỉ, cũng sẽ cải thiện triệu chứng. Ngoài ra, việc xử trí các yếu tố nguy cơ như là thiếu máu cục bộ cơ tim, thiếu máu, không tuân thủ điều trị và nhiễm trùng là rất quan trọng.
- Bạn điều trị bệnh nhân suy tim với PSTMBT mạn tính như thế nào?
Điều trị không dùng thuốc cho suy tim với PSTMBT giống như điều trị suy tim với phân xuất tống máu giảm. Bao gồm theo dõi cân nặng hằng ngày tại nhà, tuân thủ điều trị thuốc, hạn chế muối (2-3 gram mỗi ngày) và theo dõi khám sức khỏe chặt chẽ. Vì thiếu máu cơ tim là yếu tố nguy cơ quan trọng cho suy tim với PSTMBT, nên cần đánh giá và điều trị thiếu máu cục bộ cơ tim.
Điều trị tích cực tăng huyết áp được khuyến cáo mạnh mẽ. Điều trị lợi tiểu bằng lợi tiểu quai hoặc lợi tiểu thiazide được khuyến cáo ở những bệnh nhân có các dấu hiệu lâm sàng của quá tải dịch. Lợi tiểu quá mức nên tránh vì có thể đưa đến hạ huyết áp tư thế có triệu chứng và làm cho chức năng thận xấu hơn. Nên xem xét việc sử dụng các thuốc ức chế men chuyển hay các thuốc chẹn thụ thể angiotensin ở những bệnh nhân suy tim với PSTMBT, đặc biệt ở những bệnh nhân có bằng chứng mắc bệnh tim do xơ vữa động mạch, bệnh mạch máu ngoại biên hay bệnh đái tháo đường. Nếu bệnh nhân có biểu hiện không dung nạp thuốc ức chế men chuyển như ho hay phù mạch, nên xem xét dùng chẹn thụ thể angiotensin. Các nghiên cứu lâm sàng ngẫu nhiên gần đây cho thấy rằng các thuốc ức chế men chuyển và chẹn thụ thể angiotensin có thể làm giảm vừa phải tình trạng nhập viện do suy tim ở những bệnh nhân suy tim với PSTMBT, mặc dù những thuốc này không cho thấy có bất kỳ lợi ích nào trên sự sống còn ở nhóm bệnh nhân lớn tuổi bị suy tim với PSTMBT có các bệnh phối hợp nặng.
Mặc dù, không có thử nghiệm qui mô lớn nào đặc biệt đánh giá lợi ích của thuốc chẹn beta trong suy tim với PSTMBT, nhiều bệnh nhân bị suy tim với PSTMBT có nhiều bệnh phối hợp khác có thể có lợi từ việc điều trị bằng thuốc chẹn beta. Như vậy, thuốc chẹn beta nên được xem xét sử dụng ở những bệnh nhân có tiền sử nhồi máu cơ tim trước đó, tăng huyết áp hay rung nhĩ (để kiểm soát nhịp một cách đầy đủ).
Tương tự, thiếu các thử nghiệm lớn có kiểm soát nhằm đánh giá hiệu quả của các thuốc chẹn kênh can xi trong suy tim với PSTMBT. Ở những bệnh nhân rung nhĩ mà tần số thất không được kiểm soát một cách đầy đủ bằng các thuốc chẹn beta hay đối với những bệnh nhân không dung nạp thuốc chẹn beta, có thể xem xét sử dụng thêm diltiazem hay verapamil. Ở những bệnh nhân tăng huyết áp, thuốc chẹn kênh can xi amlodipin là một lựa chọn hợp lý. Ngoài ra, có nhiều nghiên cứu cho thấy lợi ích của verapamil và diltiazem trong điều trị cơn đau thắt ngực gây hạn chế gắng sức.
Digoxin không được khuyến cáo trong điều trị bệnh nhân suy tim với PSTMBT có nhịp xoang, nhưng có thể được sử dùng để kiểm soát nhịp ở bệnh nhân suy tim với PSTMBT và rung nhĩ ngoài các thuốc chẹn beta hay các thuốc chẹn kênh can xi hoặc được dùng thay thế ở những bệnh nhân không dung nạp những thuốc này.
Ở bệnh nhân rung nhĩ hay cuồng nhĩ vẫn còn triệu chứng đáng kể mặc dù đã kiểm soát nhịp đầy đủ, việc xem xét phục hồi và duy trì nhịp xoang là hợp lý, thường là bằng các thuốc chống loạn nhịp như amiodarone. Một số nghiên cứu nhỏ gợi ý cắt đốt rung nhĩ bằng cách cô lập tĩnh mạch phổi có thể giúp cải thiện triệu chứng ở bệnh nhân suy tim. Các thử nghiệm lâm sàng ở những bệnh nhân rung nhĩ không cho thấy lợi ích của biện pháp kiểm soát nhịp so với kiểm soát tần số, kể cả một thử nghiệm đặc biệt nhắm vào những bệnh nhân suy tim với phân suất tống máu giảm. Tuy nhiên, không có thử nghiệm nào đặc biệt nhắm vào nhóm bệnh nhân suy tim với PSTMBT và rung nhĩ, và quyết định chọn biện pháp kiểm soát nhịp ở những bệnh nhân như vậy sẽ tùy thuộc vào đặc điểm mỗi người. Lưu ý rằng, các khuyến cáo chung về kháng đông cho rung nhĩ cũng áp dụng được cho nhóm bệnh nhân suy tim với PSTMBT.
Tài liệu tham khảo, tài liệu nên đọc và websites
- Adams KF, Lindenfeld J, Arnold JMO, et al: Executive summary: HFSA 2006 comprehensive heart failure practice guideline, J Card Fail 12:10-38, 2006.
- Cleland JGF, Tenderar M, Adamus J, et al: The Perindopril in Elderly People with Chronic Heart Failure (PEPCHF) study, Eur Heart J 27:2338-2345, 2006.
- Hoit BD: Left ventricular diastolic function, Crit Care Med 35:S340-347, 2007.
- Hunt SA, Abraham WT, Chin MH, et al: ACC/AHA 2005 Guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure), J Am Coll Cardiol 46:e1-e82, 2005.
- Kass DA, Bronzwaer JG, Paulus WJ: What mechanisms underlie diastolic dysfunction in heart failure? Circ Res 94:1533-1542, 2004.
- Paulus WJ, Tscho¨pe C, Sanderson JE, et al: How to diagnose diastolic heart failure: a consensus statement on the diagnosis of heart failure with normal left ventricular ejection fraction by the Heart Failure and Echocardiography Associations of the European Society of Cardiology, Eur Heart J 28:2539-2550, 2007.
- Redfield MM: Heart failure with normal ejection fraction. In Libby P, Bonow RO, Mann DL, et al: Braunwald’s heart disease: a textbook of cardiovascular medicine, Philadelphia, 2007, Saunders.
- Yusuf S, Pfeffer MA, Swedberg K, et al: Effects of candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: the CHARM-Preserved Trial, Lancet 362:777-781, 2003.
- Zile MR, Brutsaert DL: New concepts in diastolic dysfunction and diastolic heart failure: Part I: Diagnosis, prognosism and measurement of diastolic function, Circulation 105:1387-1393, 2002.

Để lại bình luận
Bạn cần phải đăng nhập để đăng bình luận.